Psoriasi o lichene squamosoÈ una malattia cronica che colpisce la pelle e i suoi annessi: unghie e capelli. È caratterizzato da periodi di deterioramento (ricadute) e benessere temporaneo, quando le manifestazioni della malattia diminuiscono. Questa malattia non è contagiosa e il paziente non è pericoloso per gli altri. Perché l'aspetto della psoriasi non è associato a microrganismi.
La psoriasi si manifesta più spesso tra i 15 e i 45 anni. Le persone con la pelle chiara sono più suscettibili ad esso. Nei paesi sviluppati, il numero di pazienti con psoriasi raggiunge il 2-4% della popolazione. Ogni 25 abitanti della terra in tutti i continenti ne soffre.
Un numero enorme di istituzioni mediche si occupa di questo problema. Pertanto, la psoriasi è stata riconosciuta come la malattia più studiata. Ma ancora, questa malattia non è completamente compresa. Ufficialmente, è considerato incurabile e solleva molte domande.
La psoriasi è causata dalle cellule immunitarie del corpo. Salgono dagli strati inferiori della pelle a quelli superiori, provocando infiammazione, proliferazione delle cellule epidermiche e formazione di piccoli capillari.
Le manifestazioni della psoriasi sulla pelle sono piuttosto varie. Molto spesso, la malattia provoca la comparsa di macchie rosse - placche psoriasiche. Sono secchi al tatto, salgono sopra la superficie della pelle e sono ricoperti da una patina bianca.
Tipi di psoriasi
La malattia è divisa in due grandi gruppi: psoriasi pustolosa e non pustolosa.
Psoriasi non pustolosa
- psoriasi ordinaria (volgare) o semplice (psoriasi a placche, psoriasi cronica stabile)
- eritrodermia psoriasica o psoriasi eritrodermica
Psoriasi pustolosa
- psoriasi pustolosa von Tsumbusch o psoriasi pustolosa generalizzata
- psoriasi palmoplantare (psoriasi pustolosa delle estremità, pustolosi palmoplantare cronica persistente)
- psoriasi pustolosa anulare
- psoriasi palmoplantare
- impetigine psoriasica erpetiforme
Inoltre, si distinguono questi tipi di psoriasi.
- psoriasi seborroica
- psoriasi delle superfici flessori e delle pieghe cutanee
- Psoriasi da tovagliolo
- psoriasi indotta da farmaci
In base alla gravità, si distinguono tali forme di psoriasi.
- Lieve: è interessato meno del 3% della pelle.
- Moderato: il 3-10% della pelle è coperto da placche psoriasiche.
- Grave: sono presenti lesioni articolari o è coinvolto più del 10% della pelle.
Cause della psoriasi

Ad oggi, non esiste una risposta univoca alla domanda: "perché compare la psoriasi? "Gli scienziati hanno avanzato diverse teorie.
- La psoriasi è una malattia autoimmune. Si basa su un malfunzionamento del sistema immunitario. Le cellule immunitarie di T-killer e T-helper, la cui funzione è proteggere il corpo da virus, batteri e cellule tumorali, per qualche motivo penetrano negli strati superiori della pelle. Qui producono mediatori infiammatori - sostanze che "attivano" la risposta infiammatoria. Si traduce in una maggiore divisione delle cellule della pelle e la loro moltiplicazione (proliferazione).
- La psoriasi è una malattia causata da una ridotta crescita, divisione e maturazione delle cellule epiteliali - cheratinociti. Il risultato di tali cambiamenti nella pelle è un attacco delle cellule immunitarie dei linfociti T e dei macrofagi sulle cellule della pelle malate.
Fattori che contribuiscono allo sviluppo della psoriasi
I medici hanno notato una serie di fattori che possono causare la comparsa della malattia. Naturalmente, molto spesso la psoriasi si verifica se molte di queste condizioni agiscono sul corpo contemporaneamente.
- Predisposizione ereditaria.Esiste una versione secondo cui i geni responsabili del sistema immunitario e della funzione dei linfociti T sono portatori della malattia. Pertanto, i genitori che soffrono di psoriasi hanno maggiori probabilità di avere figli che sviluppano gli stessi sintomi.
- Pelle sottile e secca. . . È stato notato che le persone con tali caratteristiche della pelle si ammalano più spesso di quelle con la pelle grassa e ben idratata. Ciò è probabilmente dovuto alle funzioni protettive del sebo e alle caratteristiche strutturali della pelle.
- Irritanti esterni. . . Un'alta percentuale di pazienti è tra quelle persone che sono costantemente in contatto con soluzioni alcoliche, solventi, prodotti chimici domestici, cosmetici (lozioni, creme per le mani).
- Igiene eccessiva- un eccessivo amore per la pulizia mina anche le proprietà protettive della pelle. Saponi, gel doccia e salviette lavano via la barriera protettiva naturale e lasciano lesioni microscopiche.
- Cattive abitudini- la dipendenza da alcol, fumo e droghe fa male alla pelle. La sua alimentazione e il suo apporto di sangue si stanno deteriorando.
- HIV- I malati di AIDS sono più inclini alla psoriasi. Gli scienziati non possono spiegare questo fenomeno. Il fatto è che la psoriasi è causata dall'aumento dell'attività dei linfociti e, con l'AIDS, il loro numero diminuisce.
- farmaci- l'assunzione di determinati farmaci può provocare malattie. Tra questi: beta-bloccanti, antidepressivi, anticonvulsivanti e antimalarici, carbonato di litio.
- Infezioni (funghi e stafilococchi). . . Abbastanza spesso, ci sono stati casi in cui la psoriasi è comparsa immediatamente dopo infezioni fungine o malattie causate da streptococco.
- In movimento- un cambiamento climatico o anche una stagione dell'anno, il degrado ambientale può essere un fattore scatenante per questa malattia.
- Fatica- forti sconvolgimenti emotivi o stress fisico (prolungati periodi di ipotermia, surriscaldamento, incidenti) precedono la comparsa dei primi sintomi della psoriasi.
- Trauma- effetto costante sulla pelle: pressione, sfregamento, graffi. Tale trauma regolare può causare la comparsa delle prime placche psoriasiche in questo luogo.
- Condizioni allergiche- Anche le eruzioni cutanee allergiche e i processi che si verificano in questo caso, in tutti gli strati della pelle, aumentano il rischio di malattia.
Quali sono i sintomi e i segni della psoriasi?
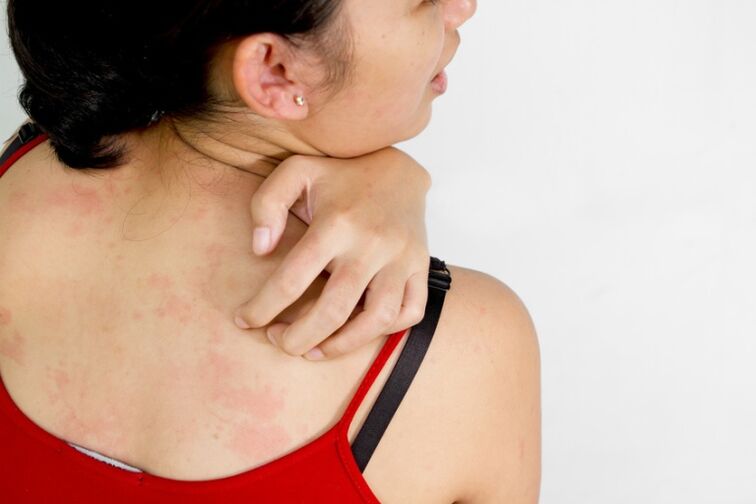
La psoriasi è una malattia sistemica che colpisce non solo la pelle e le unghie. Colpisce articolazioni, tendini e colonna vertebrale, sistema immunitario, nervoso ed endocrino.
Tuttavia, le principali manifestazioni della malattia si verificano sulla pelle. Il nome lichene squamoso trasmette in modo abbastanza accurato i sintomi della psoriasi. Le prime manifestazioni sono spesso papule rosa o rosso vivo della corretta forma arrotondata, ricoperte di squame - placche psoriasiche. Si trovano simmetricamente, principalmente sulle superfici degli estensori, sulla parte bassa della schiena e sul cuoio capelluto. Ma possono colpire qualsiasi parte della pelle e della mucosa genitale. La loro dimensione va da pochi millimetri, nelle fasi iniziali, a dieci centimetri o più.
A seconda delle caratteristiche dell'eruzione cutanea, taleforme di psoriasi:
- Psoriasi puntiforme: la dimensione degli elementi è inferiore alla testa di uno spillo.
- Psoriasi guttata: le papule sono a forma di lacrima e raggiungono le dimensioni di un chicco di lenticchia.
- Psoriasi a moneta: le placche crescono fino a 3-5 mm e hanno bordi arrotondati.
Distinguono anche le forme dell'eruzione cutanea, quando i suoi elementi sono sotto forma di anelli, archi e ghirlande, mappe geografiche con bordi irregolari.
Le papule sono ricoperte da un rivestimento squamoso che può essere facilmente rimosso. È costituito da cellule cheratinizzate dell'epidermide. Le placche psoriasiche iniziano a ricoprirsi di squame dal centro, quindi la placca si diffonde ai bordi. Il suo aspetto sciolto e leggero è dovuto al fatto che le cellule cheratinizzate sono permeate da spazi pieni d'aria. Un anello rosa può formarsi attorno agli elementi: questa è un'area di infiammazione, una zona di crescita della placca. La pelle intorno agli elementi dell'eruzione cutanea non viene modificata.
Psoriasi del cuoio capellutorappresenta placche psoriasiche che si elevano in modo significativo al di sopra della pelle circostante. Sono densamente ricoperti di squame simili a forfora. In questo caso, i capelli rimangono inalterati. Le eruzioni cutanee possono verificarsi non solo sotto i capelli, ma anche sulla pelle liscia, sul collo e dietro le orecchie. Tali cambiamenti sono spiegati dalla divisione attiva dei cheratinociti nelle aree interessate.
Psoriasi dei piedi e delle maniprovoca un forte ispessimento dello strato corneo della pelle in queste zone del corpo. La pelle diventa spessa, ruvida. Le crepe spesso lo penetrano. Ciò è causato da un'intensa divisione cellulare, che si moltiplica 8 volte più velocemente del solito, ma non viene rimossa in tempo dalla superficie della pelle.
Psoriasi delle unghiedifferisce in una varietà di sintomi. Ma i più importanti sono due tipi principali di danni alle unghie:
- Dal tipo di "ditale". Sulla lamina ungueale si formano piccole fosse, simili a segni di punture d'ago.
- Dal tipo di onicomicosi. Le lesioni assomigliano ai funghi delle unghie. Le unghie si ispessiscono, cambiano colore, si sfaldano. Una papula psoriasica circondata da un bordo rosso è visibile attraverso la lamina ungueale. Sembra una macchia d'olio che traspare dall'unghia.
I sintomi e i segni della psoriasi dipendono dallo stadio della malattia, che si sostituiscono ciclicamente durante tutto l'anno. Quindi la maggior parte dei pazienti ha un tipo di malattia "invernale", quando l'esacerbazione si verifica nel periodo autunno-inverno. Un miglioramento della condizione in estate è dovuto al fatto che la luce ultravioletta del sole ha un effetto terapeutico. Ma alcuni pazienti soffrono del tipo "estivo".
Ci sono tali fasi del decorso della psoriasi:
- progressivo - la comparsa di nuovi elementi, la crescita attiva delle placche esistenti, l'implicito della zona di crescita rosa che li circonda, desquamazione e prurito intensi.
- stazionario: arresto della crescita delle papule, assenza di nuove eruzioni cutanee, piegatura fine dello strato superiore della pelle attorno alle placche psoriasiche.
- regredendo - l'assenza di desquamazione, la scomparsa delle placche e la comparsa al loro posto di aree di pigmentazione, indicano l'attenuazione del processo.
Che aspetto hanno le eruzioni cutanee con la psoriasi?
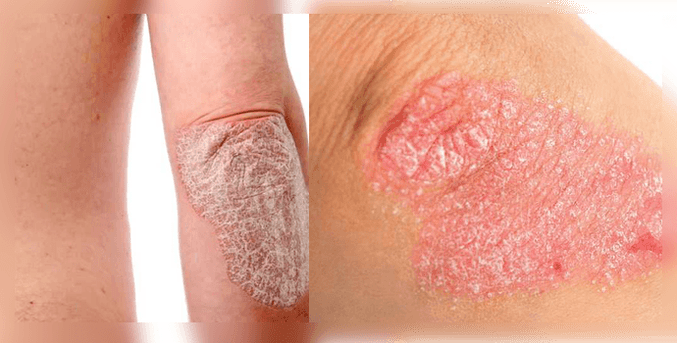
Ogni organismo è individuale e reagisce in modo diverso alla malattia. Pertanto, la natura dell'eruzione cutanea può essere molto varia. Questo spiega la varietà di forme e tipi di psoriasi.
Tuttavia, per la maggior parte delle persone, i sintomi della psoriasi sono simili. Queste sono macchie rosse - placche psoriasiche, che salgono di 1-3 mm sopra il livello della pelle sana. Il loro aspetto è causato dal fatto che le cellule dello strato superficiale della pelle - i cheratinociti, si dividono molto attivamente, non avendo il tempo di maturare e trasformarsi in cellule epiteliali a tutti gli effetti. A causa di questa maggiore crescita patologica, alcune aree della pelle si ispessiscono. Ciò è dovuto al fatto che le cellule immunitarie rilasciano sostanze chimiche che causano l'infiammazione della pelle.
Dall'alto, le placche possono essere ricoperte da una fioritura grigia, argentea o giallastra, che sembra paraffina. Pertanto, hanno preso il nome - "laghi di paraffina". Queste sono cellule epiteliali cheratinizzate, il cui rigetto è compromesso e si accumulano sulla superficie dell'area cutanea interessata.
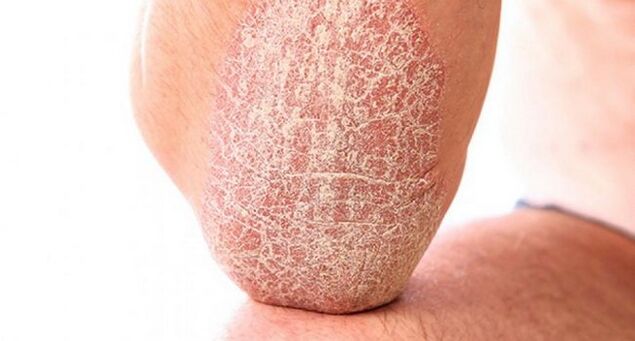
Le macchie sono traballanti, più calde del resto della pelle e possono raggiungere dimensioni grandi. Spesso il paziente avverte un forte prurito in questo luogo. Ciò è dovuto al fatto che, sullo sfondo del processo infiammatorio, si verifica una cascata di reazioni neuro-riflesse e una reazione allergica.
Un altro tipo di elemento sono le papule. Questi sono piccoli elementi di un'eruzione cutanea che ricordano un tubercolo. La dimensione è di circa 1 mm. Nel mezzo non c'è cavità piena di contenuto. Si trovano spesso sulle articolazioni del ginocchio e del gomito. Rimangono anche durante i periodi in cui la malattia si allontana.
Durante le esacerbazioni, gli elementi dell'eruzione cutanea crescono gradualmente in larghezza e si fondono con le placche vicine. Durante i periodi di miglioramento (remissione), le macchie iniziano a schiarirsi dal centro. Prendono gradualmente la forma di un anello e possono dissolversi completamente. Dopo le placche, rimane una traccia sul corpo: la pigmentazione. Può essere significativamente più chiaro o più scuro della pelle circostante. Dopo che una persona è abbronzata, il tono della pelle viene solitamente uniformato.
Che aspetto hanno le lesioni delle unghie nella psoriasi?
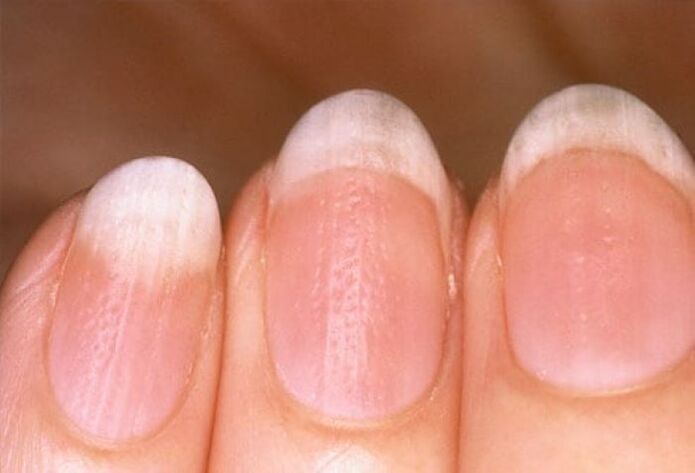
La psoriasi delle unghie è simile a un'infezione fungina della lamina ungueale. Per una corretta diagnosi, è necessario condurre un'analisi di laboratorio. Le modifiche possono interessare solo un'unghia o tutte in una volta e sono molto diverse. Si verificano nel 10-15% dei pazienti. I danni alle unghie sono spesso accompagnati da dolori articolari causati dalla psoriasi. In questo caso, potrebbero non esserci eruzioni cutanee.
La psoriasi dell'unghia ha diverse fasi:
- punti depressi - ditale chiodo
- scanalature ribassate longitudinali
- compressione trasversale al centro dell'unghia, questi primi segni sono associati a danni alla radice dell'unghia - la matrice ungueale
- "Macchie d'olio" macchie rosa di forma irregolare che mostrano attraverso l'unghia - questo è l'accumulo di liquido sieroso sotto l'unghia
- l'unghia diventa opaca, torbida, gialla e ispessita a causa di disturbi circolatori
- la lamina ungueale assume l'aspetto di un artiglio di uccello, che è accompagnato da dolore. Ciò è dovuto al fatto che il processo cattura le terminazioni nervose.
Le lesioni ungueali iniziano dal bordo e si spostano gradualmente verso la radice, coprendo l'intera superficie. I disturbi del microcircolo causano l'opacizzazione dell'unghia e il cambiamento del suo colore dal giallo al bluastro.
Se trovi sintomi simili in te stesso, non diagnosticare te stesso. Cambiamenti simili possono essere causati da altri motivi: funghi, traumi e alterazione dell'afflusso di sangue.
La psoriasi è contagiosa?
Questa domanda viene spesso posta da coloro a cui è appena stata diagnosticata la malattia e dai conoscenti del paziente. Gli scienziati danno una risposta inequivocabile. La psoriasi non è contagiosa e una persona malata è assolutamente sicura per gli altri. Questo perché la psoriasi non è causata da virus o batteri, ma da globuli bianchi aggressivi. Queste stesse cellule immunitarie, per ragioni sconosciute, attaccano le cellule della pelle, causando infiammazione della pelle. Il risultato di questo processo sono eruzioni cutanee e ispessimento della pelle in alcuni punti (placche psoriasiche).
Come si cura la psoriasi?
Il trattamento della psoriasi dipende dalla forma e dallo stadio della malattia e dalla sensibilità ai farmaci. La medicina tradizionale si concentra sull'uso di droghe. Il trattamento viene avviato con preparati locali che agiscono sulla pelle interessata. Pertanto, cercano di evitare gli effetti collaterali che si verificano durante l'assunzione di farmaci per via orale. Maggiori dettagli sull'uso dei rimedi locali saranno descritti di seguito. Ora soffermiamoci su pillole e capsule.
C'è una tecnica quando, in primo luogo, al paziente vengono offerti farmaci più delicati con il minor numero di effetti collaterali. Se non sono efficaci, vengono sostituiti con altri più potenti e così via. Anche nel caso in cui il trattamento sia adatto al paziente, dopo un po' viene modificato. Il fatto è che il corpo si abitua gradualmente al farmaco e il suo effetto diminuisce.
I farmaci sistemici orali sono molto efficaci. Sono prescritti per gli stadi moderati e gravi della malattia. Aiutano anche quei pazienti per i quali il trattamento con altri mezzi non ha dato risultati positivi. Tuttavia, presentano svantaggi significativi: possono causare gravi effetti collaterali e, dopo l'abolizione di questi fondi, la condizione peggiora nuovamente.
| Gruppo di farmaci | Forma di dosaggio ed effetto del farmaco sul corpo |
| Retinoidi - derivati della vitamina A | Influenza la maturazione dello strato superficiale della pelle ed elimina i disturbi in questo processo causati dalla psoriasi. Modulo di rilascio - capsule. Dosaggio secondo lo schema, a seconda dello stadio, 30-75 mg / die. Riduce il tasso di divisione dei cheratinociti, favorisce la normale maturazione e differenziazione delle cellule. Disponibile in capsule. La dose giornaliera è di 25-50 mg. |
| Immunosoppressori - farmaci che riducono l'attività del sistema immunitario | Riduce l'attività dei linfociti T, che causano una maggiore divisione delle cellule della pelle. Soluzione sterile in fiale. La dose iniziale quando somministrata in vena è di 3-5 mg / kg al giorno, per somministrazione orale - 10-15 mg / kg al giorno. |
| Medicinali per il trattamento delle neoplasie maligne (citostatici) | Inibisce la crescita eccessiva e la riproduzione delle cellule atipiche dell'epidermide. Disponibile in compresse. Assegna 2, 5-5, 0 mg per via orale, 2-3 volte al giorno, 1 volta a settimana. |
I trattamenti fisioterapici per la psoriasi sono molto efficaci. Portano un significativo sollievo ai pazienti, arrestano la progressione della malattia e, in alcuni casi, fungono da sostituto sicuro dei farmaci.
| Metodo di fisioterapia | Effetti sul corpo |
| PUVA terapia o fotochemioterapia | Combinazione di irradiazione ultravioletta a onde lunghe e un fotosensibilizzatore interno. Il corso è di 20-30 procedure. Il metodo si basa sul fatto che i raggi UV penetrano in profondità nella pelle. Il fotosensibilizzatore inibisce la sintesi del DNA delle cellule della pelle e la velocità della loro divisione. Per il trattamento vengono utilizzate installazioni o cabine speciali. |
| Fototerapia selettiva (S. F. T) | Irradiazione della pelle con raggi ultravioletti con una lunghezza d'onda di 280-320 nm. Il corso è di 15-35 procedure. Per la terapia è necessaria una cabina speciale. |
| Trattamento UV monocromatico | Esposizione a ciascun fuoco separatamente con una sorgente laser o lampada di radiazione UV. Consente di irradiare i fuochi anche in luoghi difficili da raggiungere, senza intaccare la pelle sana. È prescritto nei casi in cui è interessato meno del 10% della pelle. Il corso del trattamento è di 15-30 procedure. |
| Terapia laser | Per il trattamento delle eruzioni cutanee, viene utilizzata la radiazione laser con diverse lunghezze d'onda. Il laser favorisce il rapido riassorbimento delle placche psoriasiche, protegge dalla comparsa di cicatrici al loro posto. Il medico determina il numero di procedure individualmente per ciascun paziente. |
| Elettrosonno | La procedura viene eseguita su un dispositivo che si basa su un lieve effetto sul cervello con deboli impulsi elettrici. Durata 20-60 minuti. Il numero di procedure è 10-12. L'elettrosonno ha un effetto calmante. Di conseguenza, l'attività del sistema nervoso si normalizza, le placche iniziano a dissolversi e un periodo di benessere inizia più velocemente. |
| Magnetoterapia | Il trattamento con campi magnetici ha un effetto benefico sulle condizioni generali. Prurito e infiammazione della pelle, gonfiore e dolore alle articolazioni diminuiscono, lo stato psicoemotivo migliora. L'apparato Betatron viene utilizzato per il trattamento. La durata della procedura è di 20 minuti. Numero per corso 10-15. |
| Terapia ad ultrasuoni | È usato come antidolorifico, antipruriginoso e decongestionante. Favorisce il riassorbimento delle cicatrici. La procedura può essere combinata con la somministrazione del farmaco (fonoforesi). La durata dell'esposizione a un'area è di 15 minuti. Per ottenere un effetto terapeutico sono necessarie 7-14 sedute. |
| Ipertermia | Riscaldare i tessuti a una temperatura di 40 gradi utilizzando speciali cuscini con una miscela termica. Questo effetto sul corpo normalizza il funzionamento del sistema immunitario e riduce l'attacco alla pelle. La durata della procedura è di circa 2 ore. Il loro numero è determinato dal medico. |
| Trattamento con veleno d'api | La sostanza viene introdotta nel corpo mediante un elettroforesi o un apparato ad ultrasuoni. Si ottiene un effetto antinfiammatorio, assorbibile e antipruriginoso. Il metabolismo è normalizzato. Il numero minimo di procedure è 10. |
È molto importante che le persone con licheni squamosi seguano una dieta. I disturbi alimentari possono esacerbare la malattia. Il menu dovrebbe essere ricco di vitamine e allo stesso tempo semplice. Dovrebbe dare riposo all'intestino e al fegato e anche non allergizzare il corpo.
| Prodotti consentiti | Cibi proibiti |
| Verdure (zucca, anguria, barbabietole, carote, patate, ravanelli) | Grassi animali |
| Frutta (albicocche, pesche, mele), succhi | Alcol |
| Bacche (eccetto le bacche rosse: fragole, lamponi, ribes rosso) | Carne grassa (maiale, anatra) |
| Erbe fresche | Carni affumicate |
| Carne magra (vitello, manzo, coniglio, tacchino) non più di 200 g al giorno | pesce rosso |
| Formaggi, ricotta, latticini | Bevande gassate e caffè |
| Noccioline | Uova |
| Varietà di pesce a basso contenuto di grassi | Gelati e frappè |
| Alga marina | Quantità minima di dolciumi e zucchero |
| Pane di farina integrale | Burro e pasta sfoglia |
Per purificare il corpo dalle tossine e dai prodotti metabolici, è necessario effettuare giorni di digiuno due volte a settimana. Consigliano kefir, mela, verdura.
Quali unguenti sono efficaci nel trattamento della psoriasi?
L'uso di unguenti per la psoriasi porta il massimo effetto rispetto ad altri preparati esterni. I componenti dell'unguento non rimangono sulla superficie della placca, ma ammorbidiscono le squame e penetrano nella pelle.
Ci sono un gran numero di unguenti disponibili per curare la psoriasi. Nelle prime fasi, nominaunguenti non ormonali.
Nel caso in cui il trattamento non abbia dato l'effetto atteso, allora prescrivereunguenti ormonali. . . Il trattamento inizia con farmaci più leggeri che hanno effetti collaterali minimi. Se non è stato ottenuto un miglioramento, vengono prescritti unguenti più forti con glucocorticosteroidi.
| Nome dell'unguento | Azione farmacologica | Effetti collaterali |
| Unguenti deboli | Sopprime l'aumento dell'attività dei leucociti, impedisce il loro movimento nella pelle, elimina la sensazione di oppressione e prurito. | Gonfiore della pelle, prurito, arrossamento. |
| Unguenti moderati | Ha effetti antinfiammatori, antiallergici, antiedematosi, antipruriginosi. Indicato per pazienti con forme essudative di psoriasi, riduce il sanguinamento. Applicare in uno strato sottile su aree limitate 2-3 volte al giorno. Il trattamento dura 10-14 giorni. | Acne steroidea, atrofia cutanea e stiramento, bruciore, prurito, ipopigmentazione. |
| Unguenti forti | Agente antinfiammatorio, antipruriginoso e antiallergico locale. Riduce l'umidità della pelle. Applicare sulla zona interessata 2-3 volte al giorno per un massimo di due settimane. Usato durante un'esacerbazione. | Atrofia cutanea. |
| Unguenti molto forti | Ha un forte effetto antipruriginoso e antiallergico. Rallenta i processi di divisione cellulare e cheratinizzazione. Applicare 1-2 volte al giorno per non più di due settimane per corso. | Acne, perdita di capelli, atrofia cutanea. Non utilizzare per la psoriasi a placche pustolosa e diffusa. |
Le aziende farmaceutiche producono molti medicinali sotto forma di unguenti. Il medico seleziona individualmente il farmaco per il paziente e, se necessario, lo cambia con uno più forte.
Non dimenticare che in nessun caso con la psoriasi dovresti ignorare le visite dal medico. Dopotutto, questa malattia può nascondere lo stadio iniziale del cancro della pelle.
La scelta di un regime di trattamento per la psoriasi è un processo lungo che comporta molti tentativi ed errori. Non disperare se non trovi subito la "tua" medicina. Ricorda che molte persone ottengono un miglioramento duraturo quando la malattia non si ripresenta per anni. Puoi farlo anche tu!























